重磅 | 华大PMseq病原微生物高通量基因检测产品耐药数据库新升级
2023-11-07

肺炎支原体感染率激增
肺炎支原体感染人数仍然在不断攀升,儿科、发热门诊近期都处于爆满状态,因肺炎支原体感染而产生的住院患者人数也在成倍增加。对于疑难危重性肺炎患者,肺炎支原体的检出率也不断增高。华大基因PM Online线上数据管理系统对PMseq®病原微生物高通量基因检测样本数据统计分析显示:今年肺炎支原体检出样本数从5月起就开始逐月上升,于7月出现高峰并持续至今 (图1)。
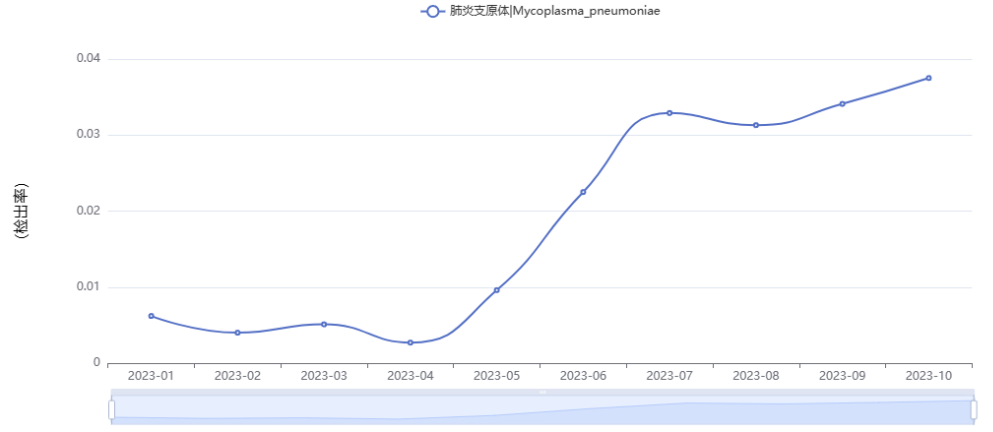
图1. PMseq®病原微生物高通量基因检测产品肺炎支原体检出率统计
警惕肺炎支原体肺炎
肺炎支原体 (MP) 是介于细菌和病毒之间的一种致病微生物,呼吸道感染临床表现呈多样性,可以从无症状到鼻咽炎、鼻窦炎、中耳炎、咽扁桃体炎、气管支气管炎、细支气管炎和肺炎等,10%~40% MP下呼吸道感染会发展成肺炎[1]。
典型的支原体肺炎表现为发热、干咳,可伴有头痛、流涕、咽痛、耳痛等。发热以中高热为主,持续高热者预示病情重。咳嗽较为剧烈,可类似百日咳样咳嗽。部分患儿有喘息表现,以婴幼儿多见[2]。既往肺炎支原体肺炎 (Mycoplasma Pneumoniae Pneumonia,MPP) 的临床识别和治疗并不困难,但近年来,延误诊断或初始治疗失败的支原体肺炎病例日益多见,包括难治性肺炎支原体肺炎 (Refractory Mycoplasma Pneumoniae Pneumonia,RMPP)、大环内酯类药物无反应性肺炎支原体肺炎 (Macrolide-unresponsive MPP,MUMPP) 及重症肺炎支原体肺炎 (Severe MPP,SMPP),严重者甚至呼吸衰竭、危及生命。重症难治性支原体肺炎遗留的气道闭塞,也是造成儿童患慢性气道疾病、影响生命质量的重要原因[3]。
国内大环内酯类抗菌药物耐药的MP感染较普遍,可能是导致SMPP、MUMPP以及RMPP发生的主要原因之一[2]。
- RMPP:难治性肺炎支原体肺炎,指MPP患儿使用大环内酯类抗菌药物正规治疗7d及以上,仍持续发热、临床征象及肺部影像学所见加重、出现肺外并发症者。
- MUMPP:大环内酯类药物无反应性肺炎支原体肺炎,指MPP患儿经过大环内酯类抗菌药物正规治疗72h,仍持续发热,临床征象及肺部影像学无改善或呈进一步加重的MPP。
- SMPP:重症肺炎支原体肺炎,指MPP病情严重,符合重症CAP判定标准。
日渐棘手的肺炎支原体耐药问题
大环内酯类药物是治疗支原体肺炎的首选药物,包括阿奇霉素、克拉霉素、红霉素、罗红霉素和乙酰吉他霉素等。目前临床上应对支原体感染最常用的是阿奇霉素,在药物用对的情况下,基本可以有效控制好轻中度症状;相反,如果抗菌药物没有选对,就不仅可能延误病情,还可能进一步导致耐药的产生。
自2001年日本首先从儿童患者的下呼吸道标本中分离到大环内酯类耐药肺炎支原体菌株以来,全球范围内肺炎支原体对大环内酯类药物的耐药率一直呈上升趋势。东亚地区是全球肺炎支原体大环内酯类药物耐药情况最为严重的地区,其中日本和中国的肺炎支原体对大环内酯类药物的耐药率均已达到了90%左右,而且我国肺炎支原体对大环内酯类药物的耐药水平普遍为高水平耐药[4]。
应对肺炎支原体感染,选对抗菌药物十分关键,盲目用药可能导致病情加重。大环内酯类药物治疗失败不仅会导致支原体肺炎的退热时间和抗感染疗程延长,少数患者也会因为得不到及时的有效治疗而进展为重症肺炎,甚至危及生命[2]。
明确耐药机制,是选对抗菌药物的关键
肺炎支原体因培养条件要求苛刻、生长缓慢,临床实验室一般无法常规开展体外药物敏感性试验[1]。目前普遍认为MP的23S rRNA基因突变是导致其对大环内酯耐药的主要原因。大环内酯类药物的结合位点在23S rRNA结构域,23S rRNA结构域Ⅱ区和Ⅴ区基因位点变异会降低抗菌药物和核糖体之间的亲和力,从而使MP产生耐药性。
目前在MP的23S rRNA基因上已发现的变异位点包括2063、2064、2067和2617。
- A2063G阳性:表现为对14‐环大环内酯类耐药;
- A2064G阳性:表现为对14‐和16‐环大环内酯类耐药;
- C2617G阳性:表现为对14‐和15‐环大环内酯类抗菌药物耐药;
- A2067G阳性:表现为对交沙霉素耐药[1]。
临床上可以参考MP 23S rRNA基因变异位点进行耐药分析,可参考基因检测结果并结合临床表现来选择合适的治疗药物。
- 14‐环大环内酯类:红霉素、克拉霉素、罗红霉素、地红霉素等。
- 15-环大环内酯类:阿奇霉素。
- 16-环大环内酯类:麦迪霉素、吉他霉素、交沙霉素、螺旋霉素等。
针对肺炎支原体耐药问题,华大基因PMseq®病原微生物高通量基因检测产品对耐药检测数据库进行了全面升级,不仅可以检测常规耐药基因,还可同时提供肺炎支原体耐药位点突变信息,为临床提供更加全面精准的耐药基因检测。
华大基因PMseq®,一次解决支原体肺炎两大难题

华大基因PMseq®病原微生物高通量基因检测可一次性无偏性的检测细菌、真菌、病毒、支原体、寄生虫等17500种病原体,对混合感染具有很强的识别能力,并且在耐药方面,当检出肺炎支原体时,可提供23S rRNA基因上2063、2064、2067、2617共4个耐药位点的突变检测信息,涵盖目前已发表的所有明确耐药位点。(图2)
及时明确感染病原体,并提供精确的耐药信息,有助于肺炎支原体肺炎获得及时有效的治疗,避免延误诊断,减少疾病重症率和死亡率。

图2. PMseq®病原微生物高通量基因检测产品 肺炎支原体耐药检测报告
足够的测序深度,是采用宏基因组学技术进行肺炎支原体耐药位点检测的基础。华大基因PMseq®病原微生物高通量基因检测产品一直以来秉承高数据量高覆盖度的测序策略,绝大部分样本中特定病原微生物的覆盖度能够达到1倍以上,不仅保证病原序列检测准确,更能够支持开展耐药位点的分析,助力临床精准判读和决策。
参考资料:
[1] 国家卫生计生委合理用药专家委员会儿童用药专业组. 中国儿童肺炎支原体感染实验室诊断规范和临床实践专家共识(2019 年). 中华儿科杂志, 2020,58(05): 366-37.
[2] 国家卫生健康委员会. 儿童肺炎支原体肺炎诊疗指南(2023年版). 国际流行病学传染病学杂志2023年4月第50卷第2期.
[3] 国家卫生健康委员会. 儿童社区获得性肺炎诊疗规范(2019年版).
[4] 佘丹阳. 重视支原体肺炎诊治中面临的困难和挑战. 中华结核和呼吸杂志2021年1月第44卷第1期.
推荐阅读


